糖尿病患者最不“安全”的降糖药与最“安全”的降糖药
- 健康养生
- 40秒前
- 212
林博讲糖

随着对糖尿病发病机制的不断深入认识,降糖药的种类也日益繁多。
临床上常见的降糖“武器”有:
口服制剂:双胍类、DPP4抑制剂、SGLT2抑制剂、糖苷酶抑制剂、胰岛素增敏剂、磺脲类与格列奈类。
注射制剂:基础胰岛素、餐时胰岛素、预混胰岛素、GLP-1受体激动剂。
那么,哪种降糖药最安全,哪种最不安全呢?
一、最安全的降糖药是胰岛素
在部分医生眼中,胰岛素是最有用、最安全的降糖药,因为它的使用范围最广,可以应用于任何状态的糖尿病患者。如:
怀孕状态,绝大部分降糖药都不能使用,唯独胰岛素可以用。

青少年糖尿病,大部分降糖药都不能用,但可以注射胰岛素。
肝肾功能不全、心功能不全或者围手术期的糖尿病患者,绝大部分降糖药也都不能用,但胰岛素可以安全使用。
酮症酸中毒或者其它严重的应激状态,也只能使用胰岛素。
1型糖尿病,也首选胰岛素治疗。

由上可见,胰岛素是最“安全”的降糖药。
二、最不“安全”的降糖药是胰岛素
胰岛素是最不“安全”的降糖药。
胰岛素是最不“安全”的降糖药。
胰岛素是最不“安全”的降糖药。
在降糖“武器”中,胰岛素就像“核武器”,威力最大,不管是哪一场“降糖战争”,只要启用胰岛素,必定无往不利。

但是,如果胰岛素的使用不当,更会“伤己”。
胰岛素最大的副作用是低血糖,远超任何降糖药。病程越长、年龄越大,使用胰岛素引起的严重低血糖的风险就越高。
对于老年人,一次严重低血糖或由此诱发的心血管事件可能会抵消一生维持血糖在正常范围所带来的益处。

在所有胰岛素中,基础胰岛素的低血糖发生率相对较低。
我们不妨看一下中国所进行的规模最大的使用基础胰岛素的观察性真实世界研究。
这个研究一共纳入了209家医院的18995例口服降糖药控制不佳,起始胰岛素治疗的患者。
研究共进行了6个月,观察使用基础胰岛素的安全性与有效性。
我们来看一下低血糖的发生率。
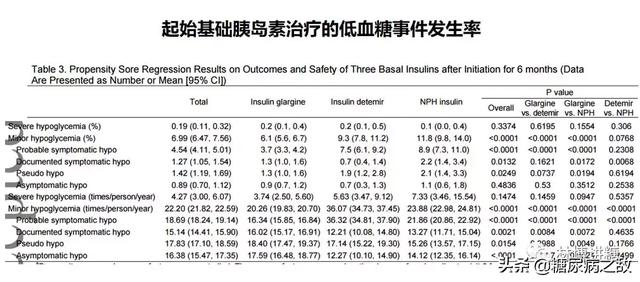
严重低血糖的发生率是0.19%;
轻度低血糖的发生率是6.99%;
严重低血糖发生频次为每人每年4.27次;
轻度低血糖发生频次为每人每年22.20次。
ORBIT研究是登记研究,比较贴近现实,因此结果让人触目惊心。
初用基础胰岛素的病人尚且如此,那么病程更长的、年龄更大的、应用预混胰岛素的患者,低血糖的发生率只会更高!
这说明胰岛素引起低血糖是极为常见的临床现象,需要引起高度警惕。
也正因如此,在2017年版的《中国2型糖尿病防治指南》中着重指出:

“医务人员和患者必须认识到,与口服药相比,胰岛素治疗涉及更多环节,如药物选择、治疗方案、注射装置、注射技术、SMBG、根据血糖监测结果所采取的行动等。
与口服药治疗相比,胰岛素治疗需要医务人员与患者间更多的合作,并且需要患者掌握更多的自我管理技能。
开始胰岛素治疗的患者均应通过接受有针对性的教育来掌握胰岛素治疗相关的自我管理技能,了解低血糖发生的危险因素、症状以及掌握自救措施。”
小 结
胰岛素是降糖的核武器。
胰岛素是最安全的降糖药。
胰岛素是最不安全的降糖药。
医生与糖友只有高度的密切合作,才能用对胰岛素,用好胰岛素!