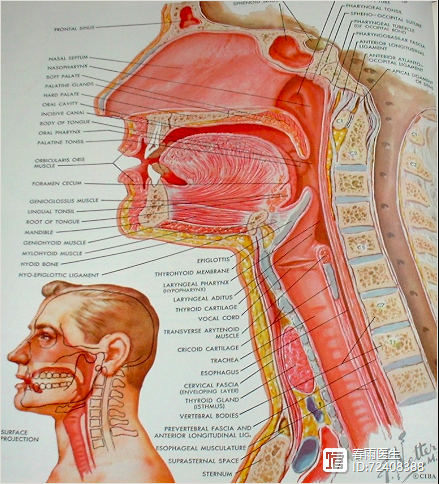
颈源性头痛临床诊疗:中国疼痛科专家共识解读
- 健康养生
- 13小时前
- 173
颈源性头痛( )的诊断和治疗标准在国内外、不同学科间颇有争议,是常见的临床难题之一,文献报道其患病率1.0%~4.1%,在严重的头痛患者中17.5%为颈源性头痛。2018年中华医学会疼痛学分会为明晰此疾病的诊断、鉴别诊断、治疗和康复等临床问题,特组织国内疼痛学科相关专家就上述问题进行深入研讨,并广泛征求意见后形成了《颈源性头痛临床诊疗:中国疼痛科专家共识》,以下简称《共识》。本文结合近年对颈源性头痛的研究新进展对共识进行解读。
颈源性头痛的定义和诊断
颈源性头痛的定义和诊断以ICHD-3为标准,《共识》参考国际头痛分类第三版(the of ,ICHD 3rd ),定义颈源性头痛的概念为颈椎包括组成它的骨、椎间盘和/或软组织疾患导致的头痛,通常但不总是伴有颈痛。诊断标准为:A.源于颈部疾患的一处或多处的头面部疼痛,满足C和D项。B.有临床、实验室和/或影像学证据发现能导致头痛的颈椎或颈部软组织疾患或损害。C.至少符合下列4项中的2项以证明存在因果关系:①头痛的出现与颈部疾患或病变的发生在时间上密切相关;②头痛随着颈部疾患或病变的缓解或消失而明显缓解或消失;③刺激性动作可导致颈部活动受限和头痛明显加重;④诊断性神经阻滞后头痛消失。D.头痛在病因性疾病或病变成功治疗后3个月内消失。
为突出《共识》的实用性,专家组特别总结出颈源性头痛的诊断步骤(表1)供临床医生参考。具体诊断主要基于详细的病史询问、体格检查和完整的神经系统评估,诊断性神经阻滞(推荐在超声、X线、CT等影像学技术引导下进行操作)可用于确诊颈源性头痛。
表1颈源性头痛的诊断步骤

1.颈源性头痛是一种牵涉痛
颈源性头痛的发病机制尚不明确,上颈椎关节病变引起的牵涉痛导致颈源性头痛是主要学说之一。如图1所示,三叉颈神经核团不仅接受C1~C3脊神经(C1~ nerve)的感觉传入纤维投射,同时也接受三叉神经( nerve)第一分支的感觉传入纤维投射。也就是说,三叉神经和C1~C3脊神经的感觉纤维在三叉颈神经核团( )汇聚。这使得来自头部和颈部的感觉传入纤维可以激活该核团内相同的二级神经元。因此,由颈部关节病变不仅可以通过颈段脊神经之间的汇聚,引起头部颈段脊神经支配区域(如枕区及耳)的疼痛;还可以通过颈段脊神经( nerve)与三叉神经痛觉传导通路的汇聚引起头部三叉神经分布区域(如额区和眶周区域)的疼痛。
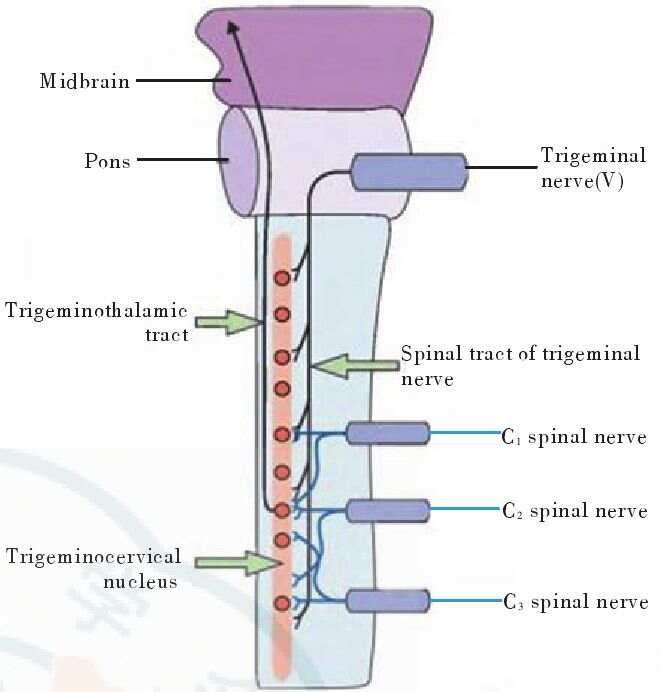
注:中脑(),桥脑(Pons),三叉神经( nerve),三叉神经脊束核( tract of nerve),颈1~3脊神经(C1~ nerve),三叉颈神经核团( ),三叉丘脑束( tract)
▲图1颈源性头痛的发病机制
2.解剖结构病变是重要的病因
C1~C3脊神经的外周神经结构异常是颈源性头痛的重要解剖学基础。C1脊神经(枕下神经)支配寰枕关节,累及该关节的病理改变或损伤是头部枕区牵涉痛的可能来源;C2脊神经及其后根神经节紧靠近寰枢(C1~2)关节突关节的外侧关节囊,且支配寰枢关节和C2~3关节突关节。这些关节出现创伤或周围病理改变可导致头部牵涉痛;第3枕神经(C3后支)与C2~3关节突关节解剖学位置邻近,且支配C2~3关节突关节,来自C2~3关节突关节的疼痛牵涉至头部枕区、额颞和眶周区域(第3枕神经性头痛)。C2~3关节突关节受累是颈源性头痛最常见的病因,所占比例高达70%,其中第3枕神经性头痛的患病率为27%。除以上结构,上颈段局部的肌肉、筋膜的病变,也可累及C1~C3脊神经。
3.颈源性头痛的临床特征
疼痛首先发生于颈项部,随之扩散至病变侧的额、颞及眶部,以颞部为多见;多以慢性、单侧头痛为主;为钝性、胀痛或牵拉样痛;颈部活动或劳累及处于不良姿势时可加重头痛;间歇性发作,每次持续数小时至数日;颈部僵硬,主动和被动活动受限,可伴有同侧肩部及上肢痛;大多数患者伴有恶心、头晕、耳鸣等。体格检查可能会有以下阳性发现:颈椎活动受限,压顶诱发或加重头痛;单侧或双侧的C2横突压痛,甚至放射至患者头部,头夹肌、斜方肌、胸锁乳突肌及枕下肌群压痛;枕颈部、颈椎旁、乳突下后部压痛,头面部无压痛;可有C3横突的压痛;单侧或双侧的枕神经压痛;可伴有单侧或双侧相应神经支配区痛觉过敏。
辅助检查:颈椎磁共振可以表现为颈椎退行性变、颈椎间盘突出或膨出,其中以C2~5为主。X线平片可有椎体和关节位置的改变,特别是寰枢关节、小关节的双边影,钩椎关节的不对称等。但X线平片、颈椎MRI和CT等影像学检查不能确诊颈源性头痛,影像学检查有助于寻找继发性疼痛的病因。
4.鉴别诊断
颈源性头痛常与原发性头痛和继发性头痛相鉴别。原发性头痛常见的有:(1)紧张型头痛又称肌收缩性头痛,临床表现为日常活动中出现的双颞、枕颞、枕后或头部周围的较长时间紧缩和/或胀痛,疼痛部位肌肉有触痛或压痛,可考虑紧张型头痛。(2)偏头痛,多为单侧搏动性头痛,活动(爬楼梯)后加重。典型偏头痛发作可伴有恶心/呕吐或畏光/畏声,并有先兆症状,如同侧视觉闪光、暗点、线条或感觉麻木等,对麦角胺和曲坦类药物有效。(3)丛集性头痛,多为单侧、重至极重度疼痛,眶周、颞部疼痛多见,可伴有结膜充血、流泪、鼻塞、流涕、眼睑浮肿。丛集性头痛发作呈密集性,剧烈且无先兆,头痛发作迅速并可突然停止,具有时间规律性,详细询问病史和发作观察不难与颈源性头痛鉴别。
应和下列继发性头痛相鉴别:(1)外伤后头痛,根据病史结合头颅MRI和CT可以鉴别;(2)血管源性头痛,如卒中后头痛、血管瘤头痛和高血压头痛等,根据相关临床表现,结合头颅MRI/MRA和CT/CTA、血管造影等可以鉴别;(3)颅内感染引起的头痛,往往有畏寒、发热等感染性征象,血常规、血沉等炎性反应指标,以及脑脊液细菌培养等检查可加以鉴别;(4)肿瘤、炎症等原因均可引起颅内压增高,引起剧烈头痛,呈持续性非搏动性,咳嗽加重,可伴有视乳头水肿和呕吐;(5)低颅压头痛,往往继发于腰椎穿刺操作之后,平卧后缓解,直立后加重;(6)眼、耳、鼻窦、牙齿等颅部结构病变引起的头痛,例如青光眼、鼻窦炎、牙周炎等须借助相关专科检查,予以鉴别;(7)免疫性疾病引起的头痛,如巨细胞颞动脉炎等免疫性疾病,多有血沉、C反应蛋白等增高征象;(8)躯体形式障碍( ):体格检查和辅助检查均正常,以反复出现、经常变化的躯体症状为主,疼痛部位不固定,可伴有焦虑、抑郁;(9)药物源性头痛。
治疗
治疗应采取综合方法,强调健康教育。《共识》推荐颈源性头痛的治疗原则为:(1)物理治疗为颈源性头痛患者的初始疗法;(2)药物治疗为基本治疗方法;(3)保守治疗无效时考虑选择性神经阻滞、微创介入、外科手术治疗,推荐在影像学可视技术引导下进行操作;(4)治疗过程中可联合应用中医药、心理及其他康复治疗。
①物理治疗:对颈源性头痛具有中等质量证据的物理治疗方法包括手法治疗(扳法、颈部肌肉松解法、整脊法)、特定训练疗法(颈椎关节、肩胛关节或上肢静态与动态的伸展与训练)以及低负荷耐力运动治疗等,具体详见相关专业专家共识。
②常用药物治疗有:非甾体抗炎药,临床常用药物包括非选择性COX抑制剂及选择性COX-2抑制剂;中枢性肌肉松弛剂替扎尼定()、巴氯芬()、盐酸乙哌立松( )等可以提供一定的镇痛效果;合并神经病理性疼痛时,可选择抗癫痫药物及三环类等抗抑郁药物,临床上常用的药物包括:加巴喷丁()、普瑞巴林()、阿米替林()、文拉法辛()、度洛西汀()等。
③可根据疼痛的部位及特点选择关节注射和神经阻滞。枕下或枕部疼痛,颈部旋转加重的患者可行寰枢关节注射治疗;上颈部疼痛并向枕部放散,颈部旋转或后仰时加重的患者可考虑行C2~3关节突关节注射;合并神经根型颈椎病症状的颈源性头痛患者可行选择性神经根注射治疗;试验性第三枕神经阻滞往往用于颈源性头痛的诊断,也可在射频治疗前作为筛选标准;枕神经阻滞可用于诊断和治疗枕区疼痛,临床上可多次、间断行枕神经注射以达到治疗目的。
由于颈部重要结构较多,操作风险大,应警惕局麻药误入椎动脉、高位硬膜外麻醉和全脊髓麻醉、脊髓和神经根损伤等严重并发症。
④微创介入治疗。若诊断性神经阻滞有效,可考虑应用射频、臭氧、等离子等微创治疗技术。推荐对于下列患者应用射频介入治疗:由C2~3关节突关节引起的颈源性头痛;经诊断性神经阻滞后疼痛完全缓解但维持时间较短,且保守治疗无效的患者。经皮激光椎间盘减压术( laser disc ,PLDD)是一种有效的微创手术方法,对颈椎间盘膨出、突出或间盘退变并伴有颈肩痛及根性症状的患者疗效较好。
通常不推荐使用手术治疗颈源性头痛。但对于所有非手术疗法均无效的顽固性头痛患者,手术治疗可能对血管/韧带结构压迫C2脊神经、外侧寰枢关节、上或下位颈椎椎间盘退行性变的患者有益。
⑤中医中药、心理治疗。中医药技术治疗原则为分清证型,辩证施治;风寒湿热,对症施术;配合微创,综合治疗。心理治疗方面包括聆听、头痛教育、认知-行为疗法、生物反馈疗法、放松训练等内容。
⑥健康教育。对患者进行良好的健康教育能改善预后。保持良好的姿势,避免久坐、过度负重,避免长时间低头工作,维持良好姿势,保持颈部平直;颈源性头痛的症状在寒冷和潮湿时易加重,平时应注意颈肩部保暖,避免空调或电风扇直接吹颈部;适当的颈部锻炼可有效减轻颈部肌肉损伤引起的疼痛,如屈颈运动、旋颈运动、亚历山大健身方法等;颈源性头痛属'身心疾病'范畴,过度的精神压力可增加颈部压力,延长病程。适当的心理护理,如深呼吸、冥想、自我催眠或生物反馈等有助于防治颈源性头痛